Mehr als ein Formular: Patientenverfügung wird immer wichtiger
15.3.2021, 06:00 Uhr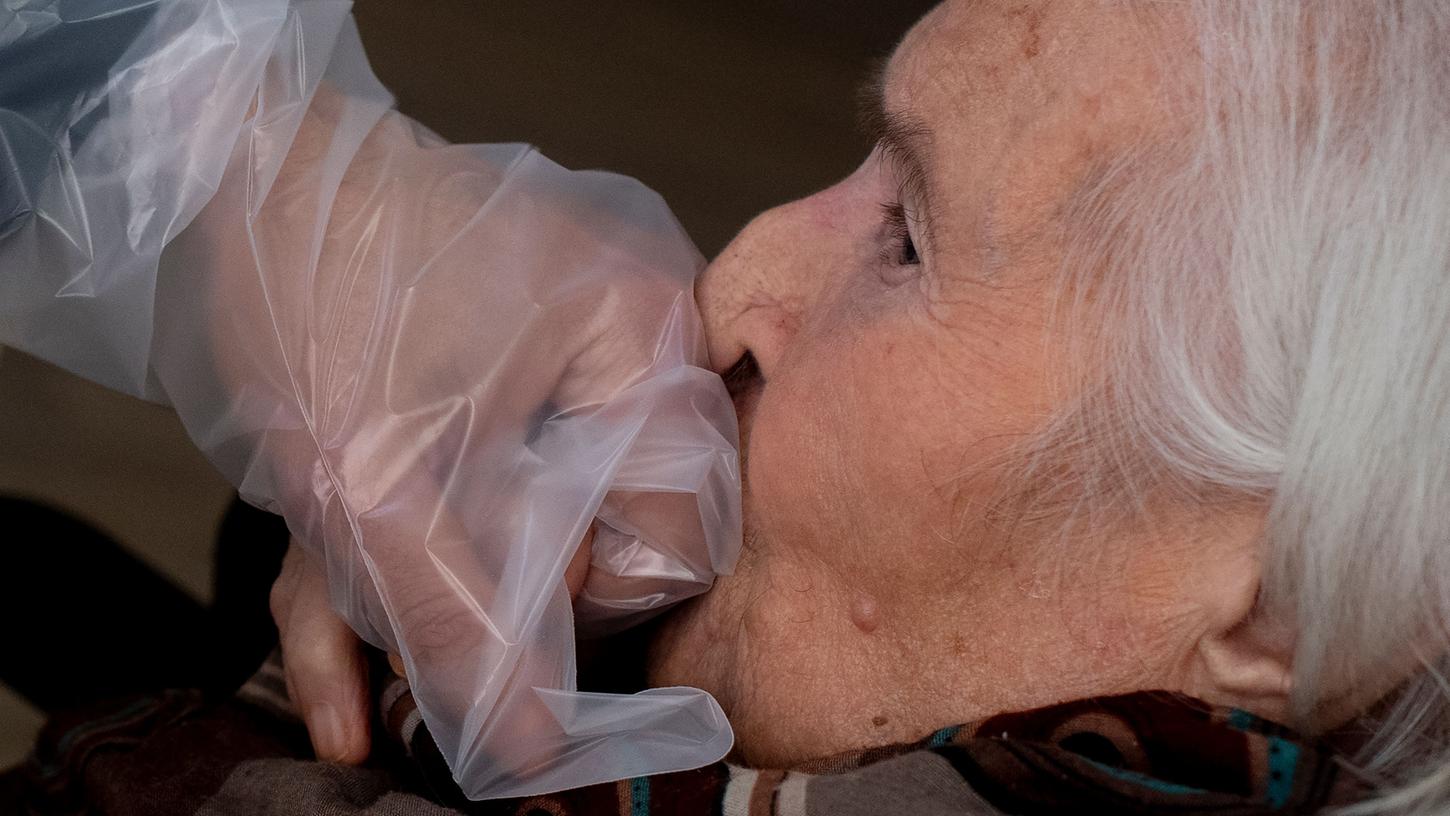
Michael K.(89) lebt schon seit drei Jahren in einem Altenheim im Nürnberger Süden. Als er einzog, war er noch weitgehend selbständig, doch er litt unter einer Herz- und einer Zuckerkrankheit. Da er schon recht vergesslich wurde, entschied er sich, in ein Seniorenheim zu ziehen.
Anfangs freute er sich über Besuche seiner Familie, und besonders froh war er, wenn er seine Urenkel begrüßen durfte. Als sich sein geistiger Zustand zusehends verschlechterte, musste er auf eine Pflegestation umziehen. Dann kam Covid und das Heim wurde von der Außenwelt abgeschirmt.
Besuche im Altenheim - schwierig, oder verboten
Ausgerechnet jetzt, in der Notzeit der Pandemie, so beschreibt es Dirk Münch, wären Gespräche mit Patienten wie Michael K. und deren Familien über die Wünsche der Patienten besonders wichtig - doch nun sind Besuche in Altenheimen schwierig oder sogar verboten.
"Ob alt oder jung, gesund oder krank, Corona oder nicht - jeder sollte eine Patientenverfügung haben", davon ist Dirk Münch, Diakon und Vorsitzender des Hospiz-Teams Nürnberg, überzeugt - und er weiß auch, dass sich die Überlegungen zum eigenen Tod immer wieder ändern können.

"Wer jung ist, will vielleicht, dass nach einem Unfall alles versucht wird, was der Medizin möglich ist. Und als alter oder kranker Mensch wünscht man sich möglicherweise in einem bestimmten Krankheitsstadium keine Hilfe mehr", pflichtet Olaf Kahnt bei, tätig als Sozialpädagoge im Palliative Care Beratungsdienst. Corona führe wieder zu neuen Überlegungen: denn als Covid-19-Erkrankter könnte man die invasive Beatmung unter Umständen auch ablehnen, weil sie manchen Patienten mehr Schaden als Nutzen bringt.
Doch was, wenn der 89 Jahre alte, demente Michael K. offenkundig an der Isolation leidet, wenn er krank wird, sich aber nicht mehr mitteilen kann, wenn er als Covid-19-Patient auf einer Intensivstation intubiert wird, drei Tage später verstirbt - und von seiner Familie nicht einmal mehr besucht werden durfte?
Michael K.s Schicksal steht für viele derartige Fälle, die es, nicht nur zu Pandemie-Zeiten, auf der ganzen Welt gibt.
Was, wenn der Wille eines betroffenen Patienten wie ihm nicht bekannt wird, weil er nie eine Patientenverfügung erstellt hat? Was, wenn K.s Familie hilflos bleibt, da sie nicht wissen, wo er seine Patientenverfügung aufbewahrte und K. selbst sich nicht mehr mitteilen kann?
Was ist, wenn Michael K. im Fall einer Herzkrankheit im Krankenhaus behandelt werden wollte, eine Einweisung im Falle einer Covid-19-Infektion jedoch abgelehnt hätte?
Die Erfahrung des Nürnberger Hospiz-Teams: Patientenwünsche sind weder falsch noch richtig. Entsetzlich ist nur, wenn der Wille der betroffenen Person nicht bekannt wird. Und deshalb gibt es drei goldene Regeln für gute Entscheidungen: reden, reden, reden.
Krankenkassen bezahlen die Beratung
An dieser Stelle kommt eine Rechtsnorm des Sozialgesetzbuches (SGB V) ins Spiel: In Paragraf 132 g des Hospiz- und Palliativgesetzes ist das Angebot einer gesundheitlichen Vorausplanung in Pflegeeinrichtungen der Alten- und Eingliederungshilfe verankert. Den Bewohnern und ihren gesetzlichen Betreuern oder Angehörigen kann eine Beratung angeboten werden. Finanziert wird die Planung von den gesetzlichen Krankenkassen.
In 15 Pflegeheimen der Stadt Nürnberg wird das Angebot bereits umgesetzt. Das Hospiz-Team um Dirk Münch wirbt in Zusammenarbeit mit dem Seniorenamt der Stadt für das Konzept: In den Heimen liegen die Patientenverfügungen bei den Unterlagen der Bewohner oder sie hängen in den einzelnen Zimmern in den Türen der Kleiderschränke. Da die Papiere mit der Unterschrift des Hausarztes versehen sind, wurden aus den Dokumenten ärztliche Anordnungen für den Notfall, damit können Hausarzt, Heim, Notarzt und Krankenhaus zusammen arbeiten.
Der Hausarzt unterschreibt - dies macht die Verfügung zur Anordnung
Um den Willen des Patienten zu erforschen, wurden gezielt Fragebögen entwickelt. Denn wer weiß schon, was aus medizinischer Sicht sinnvoll ist? Wie gefährlich beispielsweise eine Lungenentzündung, abhängig vom eigenen Alter, ist? Und die Gespräche, so sagt es Hospiz-Sprecherin Ingrid Kästlen, drehen sich nicht nur um medizinische Fragen, sondern auch um ein gutes Leben vor dem Sterben.
Will man am Lebensende lieber Musik am Krankenbett hören oder Hörspiele, dazu einen bestimmten Radiosender mit Wortprogramm? Oder schätzt man Duftkerzen und kühle Lotionen? Es gilt, herauszufinden, welche Lebens- und Behandlungssituationen dem späteren Patientenwillen entsprechen.
"Im Gespräch werden bestimmte Behandlungen von Betroffenen auch mal abgelehnt - nicht selten wundern sich deren eigene Angehörige", sagt Dirk Münch. Weil die Entscheidungssituation sehr schwierig ist, hilft es, die eigene Unsicherheit offen auszusprechen. Nur so kann eine vom Patient nicht gewollte Entscheidung vermieden werden. Konkret: Eine Über-, aber auch eine Untertherapie kann im Einzelfall grausam sein. Angenommen, ein Patient wie der 89-jährige Michael K. wurde gegen seinen Willen auf die Intensiv-Station verlegt - denkbar, dass er als dementer Pflegeheimpatient durch den Umgebungswechsel sogar noch destabilisiert wurde.
Keine unnötigen Strapazen des Patienten
Und weiter angenommen, im Krankenhaus würde bekannt, dass er tatsächlich im häuslichen Umfeld oder im Seniorenstift bleiben wollte, müssten ihn die Rettungskräfte unverrichteter Dinge wieder zurück nach Hause bringen. Übrig bliebe: die unnötige Strapaze des Patienten und eine Belastung der Ressourcen des Gesundheitssystems.
Doch wie all dies herausfinden? Der Prozess einer vorgezogenen Entscheidungsfindung wird international seit den 90er Jahren unter der Bezeichnung "Advance Care Planning" erforscht: Das Konzept sieht vor, neben Ärzten auch nicht-ärztliche Gesprächsbegleiter qualifizieren.
Leicht ist es nicht, herauszufinden und auch anwendungstauglich zu notieren, was der Patient wirklich will. Es gilt, ihn ("gell, das wollen Sie bestimmt mal nicht") seiner Autonomie nicht zu berauben, ihn nicht zu beeinflussen. Die Hospiz und Palliativakademie des Hospiz-Teams Nürnberg e.V. bildet Gesprächsbegleiter in achttägigen Schulungen aus - das Angebot richtet sich an Ärzte, Sozialpädagogen und Pflegekräfte. "Gerade diese Corona-Krise zeigt den Bedarf", sagt Dirk Münch.
Hier können Sie Ihre Meinung zur Corona-Krise kundtun oder sich mit anderen Usern zum Thema austauschen. Alle Artikel zu Corona haben wir zudem für Sie auf einer Themenseite gesammelt.